こんにちは。
昔…バスケットに青春を捧げていた、株式会社アリッジの飯塚です。

現役の時は練習もハードで、たくさん食べ過ぎてしまってもベスト体重を維持出来ていましたが、引退してからも食生活が変わらず…どんどん太ってしまいました。
そこで気になった事が「糖尿病」になってしまうのではないか、という不安でした。
みなさんのお友達にも糖尿病で悩んだり、治療を行っている方がいらっしゃいますか?
そこで今回は、糖尿病についてお知らせしたいと思います。
目次
糖尿病の症状って?
糖尿病は初期の段階では、自覚症状がほとんどありません。
そのため糖尿病によって何かしらの症状が現れた時には血糖値がすでに高い状態であると考えられます。
糖尿を悪化させないためには、健康診断等で早期発見・早期治療が大切になります。
では糖尿病になると、どんな症状が出るのでしょうか…
以下の症状を参考にしてみてください。
トイレの回数・尿の量が増える
血糖値が上昇すると尿の量が増えるため、トイレ行く回数が多くなります。
最近トイレが近いと思ったら糖尿病を疑ってみるといいでしょう。
また、高血糖の状態が続くとブドウ糖を多く含む尿が排泄されるようになり、尿は泡立ったり白く濁ったりし、甘い臭いがするのも特徴です。
起床直後の尿は濃いため、尿の変化を読み取りやすくなっています。
トイレに行く時には、尿の状態をチェックするといいでしょう。
のどが渇く

トイレの回数が増えると、体内の水分が減少するため水分を補給しようとしてのどが渇くようになります。
水分をたくさん補給したからトイレの回数が増えたと考えず、いつもより水分を多く取っていると感じたら糖尿病を疑うことも大切です。
食べているのに痩せる

糖尿病を患うと、インスリンの分泌量が減ったり十分効かなかったりします。
そのため食べた物に含まれるブドウ糖をエネルギーに変えることが難しくなります。
食べてもエネルギーを十分確保出来なくなると、筋肉や肝臓などに貯蔵するグリコーゲンを分解してエネルギーとして利用し始めるため、体が徐々に痩せていきます。
体が疲れやすくなる

糖尿病によってブドウ糖をエネルギーへ変えにくくなると、正常な身体活動が難しくなります。
そのため体が怠い・疲れるなどの症状が現れるようになります。
集中力が低下したり、うつに近い症状が現れたりすることもあります。
糖尿病って、どんな病気?
糖尿病は、血液の中のブドウ糖の濃度(血糖値)が高い状態が続く病気で、そのまま放置してしまうと様々な臓器に合併症が起きる危険性が高くなります。
その名前から、糖尿病とは「尿に糖が出る病気」と思われていますが、これは血糖値が高いことの一つの現れであって、本当に問題なのは血糖値が高いことです。
尿に糖が出てしまうのは、血糖値が高すぎて尿にまで糖がたくさん出てしまうことが問題です。
糖尿病の現状
患者数:2017年、糖尿病有病者・糖尿病予備軍として約1000万人と推計。
年間死亡数:1万3327万人
成人の失明原因の第2位が、糖尿病が原因の眼(網膜)の病気。
血液透析が必要になる原因の第1位が、糖尿病が原因の腎臓の病気。
糖尿病の患者さんの脳卒中の危険は、糖尿病でない人の3倍。
糖尿病の患者さんの心筋梗塞・狭心症の危険は、糖尿病でない人の3~4倍。
糖尿病の種類

糖尿病は、大きく2つのタイプに分けることができます。
1型糖尿病
インスリンを作るすい臓のランゲルハンス島が働かず、インスリンが作られなくなってしまうタイプの糖尿病です。
原因は、はっきりしていませんがウイルス感染などをキッカケに起こることもあります。
※日本では、このタイプの患者さんは少なく全体の数%程度です。
小児期に発病する方が多いという特徴がありますが、成人してからこのタイプの糖尿病が起こる方もいます。
2型糖尿病
すい臓から分泌されるインスリンの量が少なくなったり、インスリンの働きが悪くなったりしている場合に起こる糖尿病で、日本の糖尿病患者さんの95%以上がこのタイプになります。
2型糖尿病になる原因は、遺伝的に糖尿病になりやすい体質と、食べ過ぎや運動不足、肥満、喫煙、飲酒、ストレス、加齢など様々なことが関わっているといわれています。
糖尿病の3大合併症
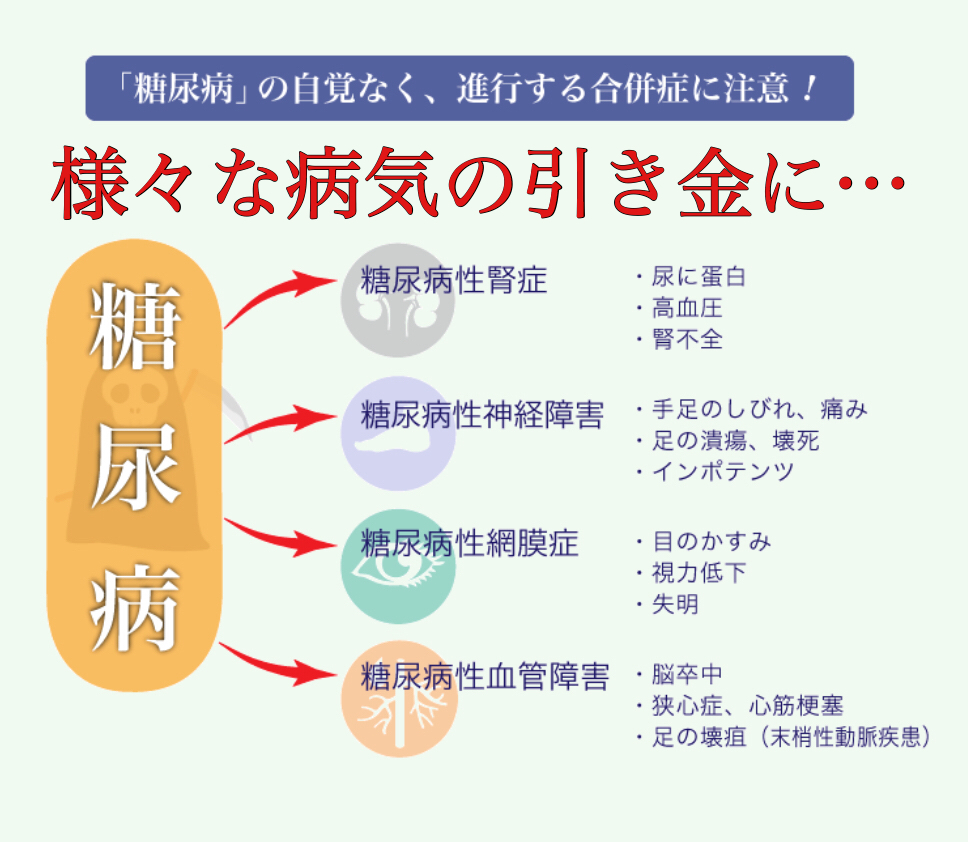
糖尿病は放置したままにしてしまうと、怖い合併症が出てきます。
そこで糖尿病からくる合併症の種類と各部位の症状をまとめました。
神経症
症状:手足の感覚が鈍くなり、しびれる。
糖尿病性神経症とは、神経が過敏になる状態だと思ってください。
手や足がジンジンと痺れている症状が出ます。
感覚がないのとは違い、ジンジンと痺れた感覚がずっと続きます。
これは、高血糖状態が続くことで徐々に神経が障害されていき、さらに血流が悪くなることで神経に栄養がいかず神経障害が出てきてしまいます。
手足の感覚がおかしくなるので、小さなキズに気付かないことがあります。
さらに、そこからバイ菌が入り足先が腐ることがあります。(壊疽という)
これは高血糖状態が続くことで、血管がスムーズに流れないためバイ菌をやっつける物質や酸素や栄養が届けられないことで、どんどん悪化してしまいます。
しかし、足の感覚は鈍っているので、腐っていることすら気付かないのです。
網膜症
症状:目がかすんだり(霧視)、蚊が飛んでいるように見える(飛蚊症) 視力が落ちる。
網膜症は失明します。
目が見えなくなるなんて、とても不便どころか普通に生活することすら困難になります。
高血糖状態が続くと小さな血管が詰まります。
血管が詰まると体は新しい血管を作り始めるのですが、こういった血管は非常に脆くすぐに破れてしまいます。
さらに目の中を巡回する水の出口を塞いだりもして、目に徐々に圧力がかかってしまうのです。
この事を血管新生緑内障というのですが、失明の一歩手前で緊急事態になります。
腎症
症状:おしっこが出なくなっていく。
高血糖状態が続くと動脈硬化になり、腎臓の血管が詰まったり老廃物をろ過する器官が壊れたりします。
この時、体から悪いものが出せずに死に至ります。
死なないために透析を受ける必要があるのですが、一度壊れた腎臓は元には戻らないので、一生透析を受けなければなりません。
週に3日1回3時間程度。腎臓はとても重要なことをしている臓器なので2つあるのです。
この腎臓を壊さないようにするためには、血糖コントロールが必須です。
治療方法
糖尿病の治療というと、インスリン療法が真っ先に思い浮かぶ人が多いかもしれません
具体的に、どのような治療があるのか確認しましょう。
薬物療法
糖尿病の薬物療法には、主に以下のものがあります。
インスリン療法
インスリンの分泌の状態が悪い場合に、血糖をコントロールする目的で用いられます。
食事直前に自分で皮下注射をします。

インスリン療法は変化を見せていて、これまでの治療の最終手段としてインスリン療法がおこなわれていましたが、近年ではまだインスリンが分泌されている時に、すい臓を休める目的でインスリン療法を短期集中的に行い、血糖値を下げる使い方もされるようになりました。
血糖降下薬(血糖値を下げる薬)
糖尿病で使われる薬には、「インスリンの分泌を促す」「インスリンの効きを良くする」「食後の血糖値の上昇を抑える」といった性質の異なる薬があり、さらに作用機序の異なるものに分類されます。
そのため、患者さんの個々の状態によって、薬が選ばれます。
この薬が良い!と一概には言えないため、自分に合う薬を見つけて行くことが大切です。
食事療法

食事療法の目的は、栄養バランスの取れた食事をすること、カロリーを抑えること、糖質を制限することです。
食べるものはインスリンの働きに直結します。
バランスの取れた食事は、健康な体を作ります。
栄養のバランスを取り、脂肪の多い食べ物をあまり過剰に取らないようにすれば、中性脂肪などの検査が上がり「動脈硬化」などを原因とした血管リスクを下げます。
またカロリーを抑えることは体脂肪を下げたり、肥満の改善につながります。
そして糖尿病の患者さんにとって、一番大切な食事療法は「糖質制限」です。
近年は糖質制限ダイエットが流行していることもあり、ダイエットだけでなく健康維持のために取り入れている人も多くいます。
糖尿病の患者さんは血糖値を気にしている人は積極的に糖質を制限を行なっていくようにしましょう。
※糖尿病を改善するためには、体内に溜まってしまう糖を代謝できる環境を作ることが必要です。
水分は老廃物の排出を促進することができるため、体の代謝にはなくてはならないものとなります。
を減らす食生活と共に、溜まっている糖を排出させることができる体内環境も重要になります。

運動療法

運動をすると血糖値は下がり、体脂肪を減らすことや「肥満」の解消につながります。
運動をすると、インスリンの反応が良くなり、体内にある余分な糖も消費されるので、医師から運動が禁止と言われていない方を除き、積極的に取り入れてはいかがでしょうか。
※糖尿病の患者さんにオススメな運動は、全身を使う有酸素運動です。
・散歩
・プールでの水中歩行
・ラジオ体操
・サイクリング 等
マラソンなどの激しい運動をいきなり行うのではなく、軽い負担であることが重要です。
毎日30分から始めて、徐々に習慣としていきましょう。
まとめ
最後までお読みいただき、有難うございます。
糖尿病は、それ自体の病気と合併症によって引き起こされる他の病気の引き金になる怖い病気だということが分かりました。
糖尿病は2型糖尿病であれば、血糖の数値を正常値まで戻すことが出来れば、糖尿病を脱することが可能です。
しかしながらダイエットと一緒で、維持していくことがとても大切です。
そのために自分で生活習慣の改善を続けていける方法を見つけていくことが重要です。

